上皮组织包括覆盖上皮、腺上皮和导管上皮,由此发生的肿瘤最为常见。人体的恶性肿瘤大部分来源于上皮组织,故癌对人体的危害最大。
(一)良性上皮组织肿瘤
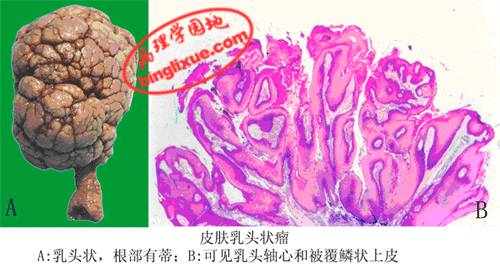
1.乳头状瘤(papilloma) 由复层的覆盖上皮,如鳞状上皮或移行上皮发生的良性肿瘤。肿瘤向表面呈外生性生长,形成许多手指样或乳头状突起,并可呈菜花状或绒毛状外观。肿瘤根部常有细蒂与正常组织相连。镜下,每一乳头表面覆盖增生的鳞状上皮或者移行上皮,乳头轴心由具有血管的分支状结缔组织间质构成。鳞状上皮乳头状瘤临床常见于外阴、鼻腔、喉等处。其发生可能与人类乳头状瘤病毒的感染有关。外耳道、阴*茎等处的鳞状上皮乳头状瘤较易发生恶变而形成鳞状细胞癌。移行上皮乳头状瘤可见于膀胱、输尿管和肾盂。膀胱的移行上皮乳头状瘤更容易恶变。
2.腺瘤(adenoma) 由腺体、导管或分泌上皮发生的良性肿瘤,多见于甲状腺、卵巢、乳腺、涎腺和肠等处。粘膜腺的腺瘤多呈息肉状。腺器官内的腺瘤则多呈结节状,且常有包膜,与周围正常组织分界清楚。腺瘤的腺体与其起源的腺体不仅在形态上相似,而且常具有一定的分泌功能,但排列结构不同。
根据腺瘤的组成成分或形态特点,又可将其分为囊腺瘤、纤维腺瘤、多形性腺瘤和息肉状腺瘤等类型。

(1)囊腺瘤(cystadenoma):由于腺瘤中的腺体分泌物淤积,腺腔逐渐扩大并互相融合,肉眼上可见到大小不等的囊腔。囊腺瘤常发生于卵巢,偶见于甲状腺及胰腺。卵巢囊腺瘤主要有两种类型:一种为腺上皮向囊腔内呈乳头状生长,并分泌浆液,故称为浆液性乳头状囊腺瘤(serous papillary cystadenoma);另一种分泌粘液,常为多房性,囊壁光滑,少有乳头状增生,称为粘液性囊腺瘤(mucinous cystadenoma)。其中浆液性乳头状囊腺瘤较易发生恶变,转化为浆液性囊腺癌(serous cystadenocarcinoma)。
(2)纤维腺瘤(fibroadenoma):常发生于女性乳腺,是乳腺常见的良性肿瘤。肿瘤有完整包膜,切面分叶状、有裂隙。镜下,见乳腺导管扩张,上皮增生;纤维间质增生明显并有粘液样变,常挤压导管。以前认为纤维腺瘤的腺体和间质共同构成肿瘤的实质,近来证明,增生的间质才是肿瘤的实质。
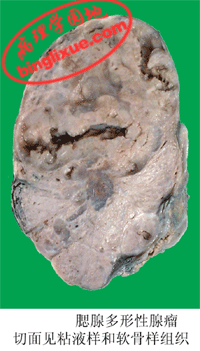
(3)多形性腺瘤(pleomorophic adenoma):由腺组织、粘液样及软骨样组织等多种成分混合组成。常发生于涎腺,特别是腮腺,过去曾称之为混合瘤(mixed tumor)。目前一般认为此瘤是由腮腺闰管上皮细胞和肌上皮细胞发生的一种腺瘤。由于增生的肌上皮细胞之间可出现粘液样基质,并可化生为软骨样组织,从而构成多形性特点。本瘤生长缓慢,但切除后可复发,少数可以发生恶变。
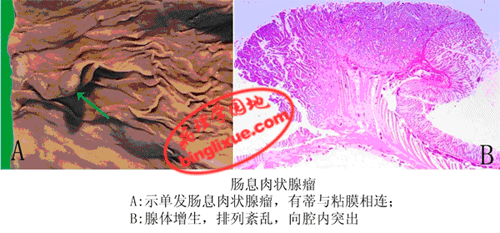
(4)息肉状腺瘤(polypous adenoma):又称腺瘤性息肉。发生于粘膜,可呈息肉状、乳头状或绒毛状,有蒂与粘膜相连。多见于直肠和结肠。表面呈乳头状或绒毛状者恶变率较高。结肠多发性腺瘤性息肉病常有家族遗传性,不但癌变率高,并易早期发生癌变。
(二)恶性上皮组织肿瘤
癌多见于40岁以上的人群,是人类最常见的一类恶性肿瘤。癌常以浸润性生长为主,故与周围组织分界不清。发生在皮肤、粘膜表面者外观上常呈息肉状、蕈伞状或菜花状,表面常有坏死及溃疡形成;发生在器官内的常为不规则的结节状并呈树根状或蟹足状向周围组织浸润。切面常为灰白色,质地较硬,较干燥。镜下,癌细胞可呈腺状、巢状或条索状排列,与间质分界清楚。低分化或未分化癌的癌细胞在间质内呈弥漫浸润性生长,与间质分界不清。
癌的常见类型有以下几种:
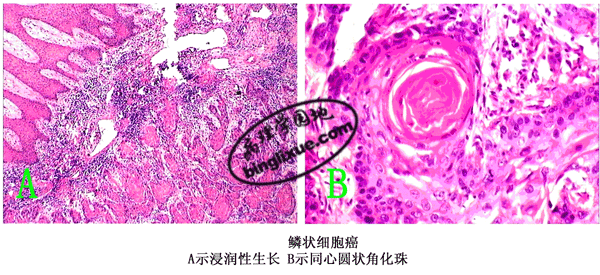
1.鳞状细胞癌(squamous cell carcinoma) 简称鳞癌,常发生在身体原有鳞状上皮覆盖的部位,如皮肤、口腔、唇、子宫颈、阴道、食管、喉、阴*茎等处,也可发生在有鳞状上皮化生的其它非鳞状上皮覆盖部位,如支气管、胆囊、肾盂等处。肉眼上常呈菜花状,也可因坏死脱落而形成溃疡状,癌组织同时向深层浸润性生长。镜下,癌细胞呈巢状分布,与间质界限清楚。分化好的鳞癌癌巢,细胞间可见到细胞间桥,在癌巢的中央可出现层状的角化物,称为角化珠(keratin pearl)或癌珠。分化较差的鳞癌无角化珠形成,甚至也无细胞间桥,细胞异型性明显并见较多的核分裂像。
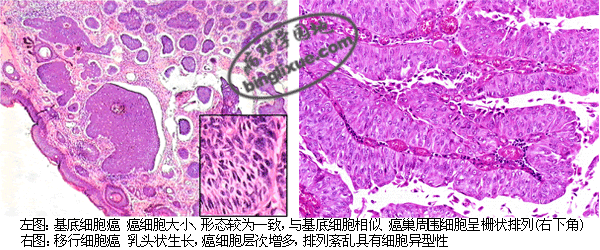
2.基底细胞癌(basal cell carcinoma) 由表皮原始上皮芽或基底细胞发生,多见于老年人面部如眼睑、颊及鼻翼等处。癌巢主要由浓染的基底细胞样癌细胞构成(图)。此癌生长缓慢,表面常形成溃疡,并可浸润破坏深层组织。但几乎不发生转移,对放射治疗很敏感,临床上呈低度恶性经过。
3.移行细胞癌(transitional cell carcinoma) 来自膀胱或肾盂等处的移行上皮,临床上常有无痛性血尿。肿瘤常为多发,呈乳头状或菜花状,可溃破形成溃疡或广泛浸润深层组织。镜下,癌细胞似移行上皮,呈多层排列,有异型性。一般按细胞异型性和浸润情况分I、II、III级。
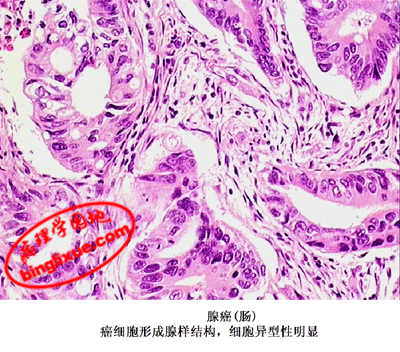
4.腺癌(adenocarcinoma) 是从腺体、导管或分泌上皮发生的恶性肿瘤。根据其形态结构和分化程度,可分为管状或乳头状腺癌、实性癌和粘液癌。
(1)管状或乳头状腺癌(tubular or papillary adenocarcinoma):较多见于胃、肠、甲状腺、胆囊、子宫体和卵巢等处。癌细胞形成大小不等、形状不一、排列不规则的腺样结构,即癌巢,细胞常排列成多层,核大小不一,核分裂像多见。当腺癌伴有大量乳头状结构时称为乳头状癌;腺腔高度扩张呈囊状的腺癌称为囊腺癌;伴乳头状生长的囊腺癌称为乳头状囊腺癌。
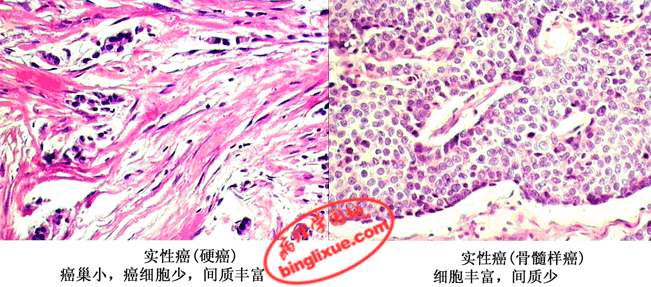
(2)实性癌(solid carcinoma):属低分化的腺癌,恶性程度较高。多发生于乳腺,少数可发生于胃及甲状腺。癌巢为实体性,无腺样结构,癌细胞异型性明显,核分裂像多见。有的癌巢小而少,间质结缔组织多,质地硬,称为硬癌(scirrhous carcinoma);有的则癌巢较大而多,间质结缔组织相对较少,并可伴有较丰富的淋巴细胞浸润,质软如脑髓,称为髓样癌(medullary carcinoma)。
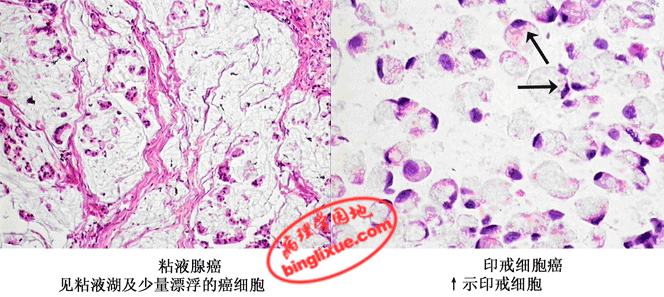
(3)粘液癌(mucoid carcinoma):常见于胃和大肠。肉眼观,癌组织呈灰白色半透明如胶冻样,又称为胶样癌(colloid carcinoma)。镜下一种为粘液可堆积在腺腔内,并可由于腺体的崩解而形成粘液湖,当癌组织中粘液成分超过50%,则称其为粘液腺癌;另一种为粘液聚积在癌细胞内,将核挤向一侧,使该细胞呈印戒状,以这种细胞为主要成分则称为印戒细胞癌(signet-ring cell carcinoma)。印戒细胞癌早期则可有广泛的浸润和转移,预后不佳。
(三)癌前病变、非典型性增生及原位癌
正确认识癌前病变、非典型增生及原位癌是防止肿瘤发生发展、利于肿瘤早期诊断和治疗的重要环节。
1.癌前病变(precancerous lesion) 癌前病变是指某些具有癌变潜在可能性的良性病变,如长期存在即有可能转变为癌。早期发现与及时治愈癌前病变,对肿瘤的预防具有重要的实际意义。临床上常见的癌前病变或疾病有以下几种:①粘膜白斑(leukoplakia)伴上皮非典型增生;②子宫颈糜烂(cervical erosion)伴上皮非典型增生;③乳腺增生性纤维囊性变(proliferative fibrocystic change)伴导管上皮异型增生;④结肠、直肠的息肉状腺瘤;⑤慢性萎缩性胃炎及胃溃疡(chronic atrophic gastritis and gastric ulcer)伴肠上皮化生及非典型增生;⑥慢性溃疡性结肠炎(chronic ulcerative colitis);⑦皮肤慢性溃疡(chronic skin ulcer)伴上皮非典型增生;⑧肝硬化(cirrhosis of the liver)。
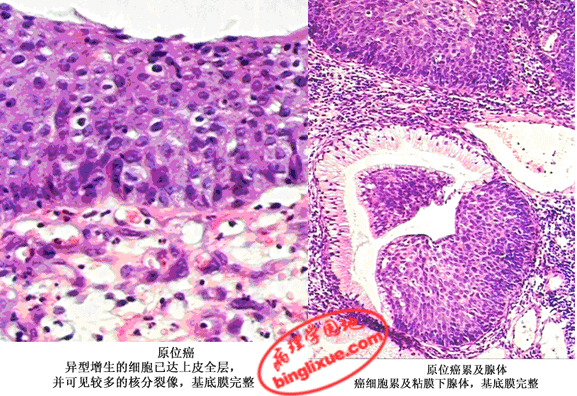
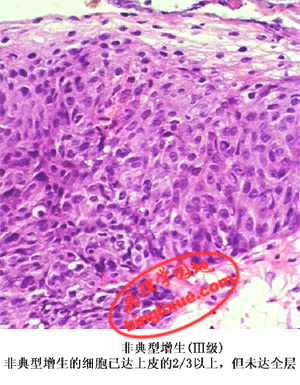
2.非典型性增生(dysplasia,atypical hyperplasia) 是癌前病变的形态学改变。指增生的上皮细胞形态和结构出现一定程度的异型性,但还不足以诊断为癌。表现为增生的细胞大小不一,核大深染,核浆比例增大,核分裂像增多,但一般不见病理性核分裂;细胞层次增多、排列较乱,极性消失。非典型性增生多发生于鳞状上皮,也可发生于腺上皮。鳞状上皮的非典型性增生, 根据其异型性程度和或累及范围可分为轻、中、重度三级。轻、中度非典型性增生(分别累及上皮层下部的1/3和2/3),在病因消除后可恢复正常。而重度非典型性增生(累及上皮层下部超过2/3尚未达全层)则很难逆转,常转变为癌。上皮内瘤变(intraepithelial neoplasia)包括非典型增生和原位癌。将轻、中、重度非典型性增生分别称为上皮内瘤变Ⅰ、Ⅱ、Ⅲ级,并将原位癌也列入上皮内瘤变Ⅲ级。
3.原位癌(carcinoma in situ) 指癌细胞已累及上皮的全层,但尚未侵破基底膜而向下浸润生长者。例如子宫颈,食管及皮肤的原位癌。鳞状上皮原位癌有时可累及粘膜腺体,尚未侵破腺体基底膜,仍是原位癌,称为原位癌累及腺体。此外,当乳腺小叶腺泡发生癌变而尚未侵破基底膜者,可称为小叶原位癌。