
病毒性肝炎(viral hepatitis)是一组由肝炎病毒引起的以肝细胞变性、坏死和凋亡为主要病变的传染病。
病因及发病机制
| 病毒类型 | HAV | HBV | HCV | HDV | HEV | HGV |
| 肝炎类型 | 甲型肝炎 | 乙型肝炎 | 丙型肝炎 | 丁型肝炎 | 戊型肝炎 | 庚型肝炎 |
| 病毒大小 | 27~32nm | 42nm | 30~60nm | 35~37nm | 27~34nm | 50~100nm |
| 病毒性质 | 小RNA | DNA | 单链RNA | 缺陷病毒 | 单链RNA | 单链RNA |
| 主要传播途径 | 粪-口 (易爆发流行) |
密切接触 输血、注射 |
密切接触 输血、注射 |
密切接触 输血、注射 |
粪-口 (易爆发流行) |
输血、注射 |
| 潜伏期 | 14~45(天) | 60~120 | 2~26(周) | 4~20(周) | 10~60(天) | 不详 |
| 主要发病机制 | 细胞直接损伤 | 免疫损伤 | 免疫损伤 | 免疫损伤 | 直接和免疫损伤 | 不详 |
| 转成慢性肝炎 | 无 | 5%~10% | >70% | <5% | 一般不转为慢性 | 无 |
| 发生肝癌 | 无 | 有 | 有 | 有 | 无 | 无 |
各型肝炎病毒所引起的肝损害的机制不尽相同。例如:现认为是HAV特异的、HLA限制的细胞免疫应答导致肝细胞坏死。一般认为HBV相关的肝损害与CD8+T淋巴细胞对感染的肝细胞的杀伤有关。CD8+T淋巴细胞识别并结合肝细胞膜上由HLA-Ⅰ类分子提呈的病毒抗原,发挥淋巴细胞毒作用,导致肝细胞的变性和坏死。此外,HBV感染引起的肝损害还与自身免疫反应和免疫复合物沉积有关。肝细胞感染了HBV后,暴露出的肝特异性脂蛋白抗原可作为自身抗原诱导机体产生自身免疫反应,直接或间接地损害肝细胞。存在于肝细胞表面的HBV抗原,在和相应抗体结合后形成免疫复合物,可通过激活补体系统参与破坏肝细胞。
病理变化
各型肝炎病变基本相同,都是以肝细胞的变性、坏死和凋亡为主,同时伴有不同程度的炎细胞浸润、肝细胞再生和纤维组织增生。
1.肝细胞变性
(1)水变性:在病毒性肝炎中很常见。是由于肝细胞受损后细胞内水分较正常明显增多所致。镜下见肝细胞肿大、胞浆疏松呈网状、半透明,称胞浆疏松化。进一步发展,肝细胞胀大呈球形,胞浆几乎完全透明,称为气球样变。肝窦因肝细胞肿胀而受压变窄。高度气球样变的肝细胞最终可发生溶解坏死(重型肝炎时肝细胞的变性往往不明显,很快就发生坏死崩解)。
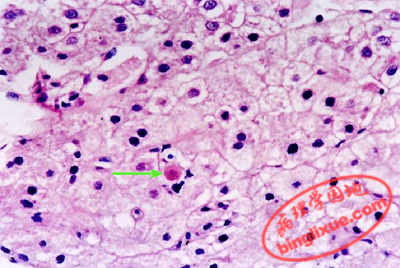 |
(2)嗜酸性变及嗜酸性坏死:多累及单个或几个肝细胞,散在于肝小叶内。镜下见肝细胞胞浆浓缩、颗粒性消失,呈强嗜酸性。进而除胞浆更加浓缩之外,胞核也浓缩以至消失。剩下深红色均一浓染的圆形小体,称为嗜酸性小体(acidophilic body或Councillman body)。
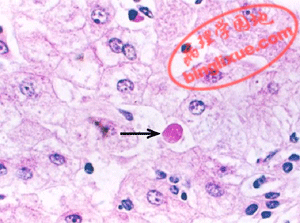 |
(3)脂肪变性:肝细胞脂肪变性常发生在丙型肝炎。
2.肝细胞坏死
根据肝细胞坏死的范围、分布特点及坏死灶的形态可将肝细胞坏死分为以下四种。
(1)点状或灶性坏死(spotty necrosis):肝小叶内散在的灶状肝细胞坏死。每个坏死灶仅累及1至几个肝细胞,同时该处伴以炎细胞浸润。
(2)碎片状坏死(piecemeal necrosis):常发生在肝小叶的界板处。镜下见一小群肝细胞发生变性坏死,淋巴细胞和浆细胞浸润,纤维组织增生伸入肝小叶,围绕和分隔单个或小群肝细胞。碎片状坏死是慢性肝炎处于活动期的主要病变。
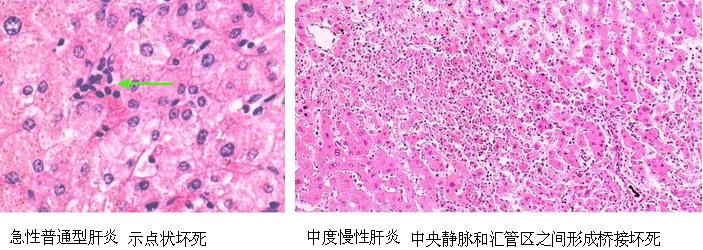
(3)桥接坏死(bridging necrosis):是指坏死灶呈条索状向小叶内伸展构成中央静脉之间、门管区之间或中央静脉与门管区之间的桥状连接。坏死处伴有肝细胞不规则再生及纤维组织增生,后期成为纤维间隔而分隔小叶。常见于中、重度慢性肝炎。
(4)亚大块坏死和大块坏死:特征是肝细胞大片坏死,可累及肝腺泡Ⅰ、Ⅱ、Ⅲ区。如仅有极少数肝细胞存活时称为大块坏死;当Ⅰ区有较多的小岛状排列的肝细胞残留时称为亚大块坏死。常见于急性重型病毒性肝炎。
3.肝细胞凋亡:见总论
4.炎细胞浸润 肝炎时在门管区或肝小叶内常有程度不等的炎细胞浸润。浸润的炎细胞主要是淋巴细胞、单核细胞,有时也见少量浆细胞及嗜中性粒细胞等。
5.再生与增生 病毒性肝炎时,变性和坏死是主要的病理改变。在渡过急性期后,特别是慢性肝炎,还常见有再生与增生的改变。再生与增生属于修复反应,但有时使病情更趋复杂,如肝硬化。病毒性肝炎时再生与增生主要表现为如下几种。
(1)肝细胞再生:肝细胞坏死时,邻近的肝细胞可通过直接或间接分裂而再生修复。在肝炎恢复期或慢性阶段则更为明显。再生的肝细胞体积较大,核大而染色较深,有的可有双核。慢性病例在门管区尚可见细小胆管的增生。
(2)Kupffer细胞增生肥大:这是肝内单核吞噬细胞系统的炎性反应。增生的细胞呈梭形或多角形,胞浆丰富,突出于窦壁或自壁上脱入窦内成为游走的吞噬细胞。
(3)间叶细胞及纤维母细胞的增生:间叶细胞具有多向分化的潜能,存在于肝间质内,肝炎时可分化为组织细胞。在反复发生严重坏死病例,由于大量纤维组织增生可发展成肝纤维化及肝硬化。
肝炎基本病变中,肝细胞胞浆疏松化和气球样变,点状坏死及嗜酸性小体形成对于诊断普通型肝炎具有相对的特征性;而肝细胞的大片坏死、崩解则是重型肝炎的主要病变特征。
临床病理类型
各型肝炎病毒引起的肝炎其临床表现和病理变化基本相同。现在常用的分类是,在甲、乙、丙、丁、戊、庚6型病毒病因分类之外,把病毒性肝炎从临床病理角度分为普通型及重型二大类。具体分类如下:
| 病毒性肝炎 | 普通型 | 急性 | 黄疸型 |
| 无黄疸型 | |||
| 慢性 | 轻度 | ||
| 中度 | |||
| 重度 | |||
| 重型 | 急性 | ||
| 亚急性 |
1.急性(普通型)肝炎 最常见。黄疸型肝炎的病变略重,病程较短,多见于甲型、丁型、戊型肝炎。我国以无黄疸型肝炎居多,并多见于乙型肝炎。黄疸型与无黄疸型肝炎病变基本相同,故一并叙述。肉眼观,肝脏体积增大、包膜紧张。镜下见广泛的肝细胞变性,以胞浆疏松化和气球样变最为普遍。肝小叶内可有散在的点状坏死。嗜酸性小体并不常见。由于肝细胞索网状纤维支架没有塌陷,故再生的肝细胞可完全恢复原来的结构和功能。门管区及肝小叶内有少量炎细胞浸润。黄疸型者坏死灶稍多、稍重,毛细胆管管腔中有胆栓形成。
临床病理联系
由于肝细胞弥漫地变性肿胀,使肝体积增大,包膜紧张,为临床上肝大、肝区疼痛或压痛的原因。由于肝细胞坏死,释出细胞内的酶类入血,故血清谷丙转氨酶等升高,同时还可引起多种肝功能异常。肝细胞坏死较多时,胆红质的摄取、结合和分泌发生障碍,加之毛细胆管受压或有胆栓形成等则可引起黄疸。
结局
急性肝炎大多在半年内可逐渐恢复。点状坏死的肝细胞可完全再生修复。一部分病例(多为乙型、丙型肝炎)恢复较慢,需半年到一年,少数病例(约1%)可发展为慢性肝炎。极少数可恶化为重型肝炎。
2.慢性(普通型)肝炎 病毒性肝炎病程持续在一年(国外定为半年)以上者即为慢性肝炎。其中乙型肝炎占绝大多数(80%)。
(1)轻度慢性肝炎:肝细胞变性,点灶状坏死或凋亡小体,偶见轻度碎片状坏死,门管区周围纤维增生,肝小叶结构完整。
(2)中度慢性肝炎:肝细胞坏死明显,有中度碎片状坏死和特征性的桥接坏死。小叶内有纤维间隔形成,但小叶结构大部分保存。
(3)重度慢性肝炎:肝细胞坏死重且广泛,有重度碎片状坏死,桥接坏死范围广并形成相应的桥接纤维化。可见肝细胞不规则再生。多数纤维间隔,导致小叶结构紊乱,或形成早期肝硬化。
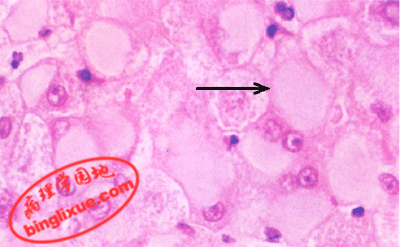
毛玻璃样肝细胞 多见于HBsAg携带者及慢性肝炎患者的肝组织。镜下见肝细胞体积稍大,胞浆内充满嗜酸性细颗粒状物质,不透明似毛玻璃样故称毛玻璃样肝细胞。用免疫组化染色呈HBsAg阳性反应,证实肝细胞浆内有HBsAg存在。电镜显示光面内质网内有大量HBsAg,呈线状或小管状。
 |
3.重型病毒性肝炎 本型病情严重。根据起病急缓及病变程度,可分为急性重型和亚急性重型二种。
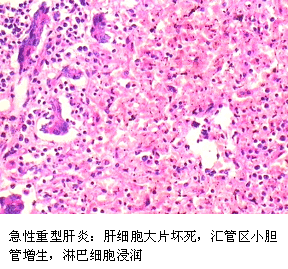
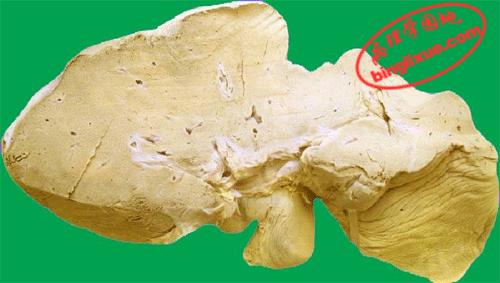
(1)急性重型肝炎:少见。起病急,病变发展迅猛、剧烈,病死率高。临床上又称为暴发型或电击型肝炎。肉眼观,肝体积显著缩小,尤以左叶为甚,重量减至600~800g,质地柔软,表面被膜皱缩。切面呈黄*色或红褐色,有的区域呈红黄相间的斑纹状,故又称急性黄*色肝萎缩或急性红色肝萎缩。镜下见肝细胞呈一次性大块坏死(坏死面积≥肝实质的2/3)或亚大块坏死。肝索解离,肝细胞溶解,仅小叶周边部残留少数变性的肝细胞。肝窦明显扩张充血并出血,库普弗细胞增生肥大,并吞噬细胞碎屑及色素。小叶内及门管区有淋巴细胞和巨噬细胞为主的炎细胞浸润。残留的肝细胞再生现象不明显。
 |
临床病理联系 由于大量肝细胞的迅速溶解坏死,可导致:①胆红质大量入血而引起黄疸(肝细胞性黄疸);②凝血因子合成障碍导致出血倾向;③肝功能衰竭,对各种代谢产物的解毒功能发生障碍。此外,由于胆红素代谢障碍及血循环障碍等,还可导致肾功能衰竭(肝肾综合征hepatorenal syndrome)。急性重型肝炎的死因主要为肝功能衰竭(肝昏迷),其次为消化道大出血或急性肾功能衰竭等。DIC也较常见,是引起严重出血、致死的另一个因素。本型肝炎如能渡过急性期,部分病例可发展为亚急性型。
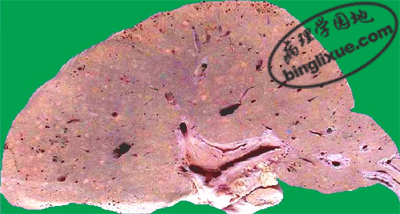
(2)亚急性重型肝炎:多数是由急性重型肝炎迁延而来或一开始病变就比较缓和呈亚急性经过。少数病例可能由普通型肝炎恶化而来。本型病程可达一至数月。病变特点是既有大片的肝细胞坏死,又有肝细胞结节状再生。由于坏死区网状纤维支架塌陷和胶原纤维化,致使再生的肝细胞失去原有的依托呈不规则的结节状,失去原有小叶的结构和功能。小叶内外有明显的炎细胞浸润。小叶周边部小胆管增生并可有胆汁淤积形成胆栓。肉眼观,肝不同程度缩小,被膜皱隔,呈黄绿色(亚急性黄*色肝萎缩)。病程长者可形成大小不等的结节,质地略硬。切面黄绿色(胆汁淤积),交错可见坏死区及小岛屿状再生结节。此型肝炎如及时治疗有停止进展和治愈的可能。病程迁延较长(如1年)者,则逐渐过渡为坏死后性肝硬化。病情进展者可发生肝功能不全。
 |
病毒性肝炎 | 酒精性肝病 | 药物及中毒性肝损伤 | 1988年上海甲型肝炎流行