
慢性阻塞性肺病(chronic obstructive pulmonary diseases,COPD)是一组以慢性不可逆性或可逆性气道阻塞、呼气阻力增加、肺功能不全为共同特征的疾病总称。主要包括慢性支气管炎、肺气肿、支气管哮喘、支气管扩张症等。
慢性支气管炎(chronic bronchitis)是指气管、支气管黏膜及其周围组织的慢性非特异性炎症。临床上以反复发作的咳嗽、咳痰或伴有喘鸣音为特征。上述临床症状每年持续3个月,连续发生2年以上,即可诊断为慢性支气管炎。
病因及发病机制
慢性支气管炎的发病往往是多种因素长期综合作用的结果,呼吸道感染、大气污染、气候变化、过敏因素等为常见的外源性因素;机体抵抗力下降,尤其是呼吸系统局部防御功能受损是本病发生的重要内在因素。
1.感染 是慢性支气管炎发生和发展的重要因素。病原体多为病毒和细菌。凡能引起感冒的病毒均能引起本病的发生和复发,病毒感染可造成呼吸道黏膜上皮的损伤,使局部防御功能下降,为细菌感染创造有利条件。
2.吸烟 吸烟者比不吸烟者患病率高2~8倍,患病率与吸烟时间长短、日吸烟量呈正相关。纸烟烟雾中的有害成分能使支气管黏膜上皮纤毛变短、运动受限,杯状细胞增生,腺体分泌增加,黏液排出障碍,利于细菌的感染;另外吸烟能削弱肺泡巨噬细胞的吞噬能力,使进入肺泡内的细菌清除受限。
3.大气污染和气候变化 大气中常有刺激性烟雾和有害气体,如二氧化氮、二氧化硫、氯气、臭氧等能使纤毛清除能力下降,腺体黏液分泌增加,为病毒、细菌的入侵创造条件。气候变化特别是寒冷空气可使黏液分泌增加,纤毛运动减弱,因此,慢性支气管炎多在气候变化剧烈的季节发病和复发。
4.过敏因素 喘息型慢性支气管炎患者往往有过敏史,在患者痰中嗜酸性粒细胞数量及组胺含量均增多。
5.其他 机体的内在因素亦参与慢性支气管炎的发病。自主神经功能失调,副交感神经功能亢进可引起支气管收缩痉挛,黏液分泌物增多;营养因素与之发病也有一定关系,如维生素A、C缺乏,可使支气管黏膜上皮细胞修复受影响,易患慢性支气管炎。
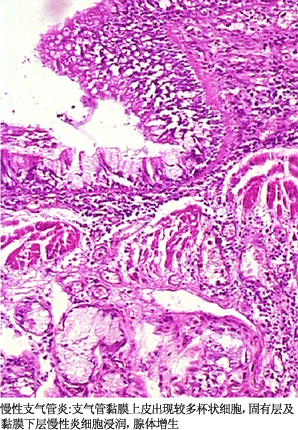
病理变化
病变常起始于较大的支气管,各级支气管均可受累。主要病变为黏膜上皮损伤与修复性改变,支气管黏膜腺体肥大、增生、黏液腺化生以及支气管壁其他组织的慢性炎性损伤。
1.黏膜上皮的损伤与修复 支气管黏膜上皮纤毛发生粘连、变短、倒伏,甚至缺失,上皮细胞变性、坏死、脱落,在再生修复时可伴有鳞状上皮化生。
2.腺体增生、肥大及黏液腺化生 黏膜下腺体肥大增生,部分浆液腺泡黏液腺化生,小气道粘膜上皮杯状细胞增多。由于黏膜上皮及腺体分泌功能亢进,患者常出现咳嗽、咳痰症状,因黏液分泌增多使分泌物变粘稠,不易咳出,易潴留于支气管腔内形成黏液栓,造成支气管腔的完全性或不完全性阻塞。病变后期,患者支气管黏膜及腺体出现萎缩性改变,致使黏液分泌减少,咳痰减少或无痰。
3.支气管壁的损伤 支气管壁各层组织充血、水肿,淋巴细胞、浆细胞浸润。病变反复发作可使支气管壁平滑肌束断裂、萎缩,软骨变性、萎缩、钙化、骨化。病程久病情重者,炎症向纵深发展并由支气管壁向周围组织及肺泡扩散,纤维组织增生,进而使支气管壁僵硬或塌陷,形成细支气管炎及细支气管周围炎。受累的细支气管越多,气道阻力越大,肺组织损伤亦越严重,直至引起阻塞性肺气肿。
临床病理联系及并发症
慢性支气管炎的主要临床症状为咳嗽、咳痰、气喘。支气管粘膜充血、水肿及分泌物增多均可引起咳嗽。炎症刺激支气管粘膜,使其分泌增强导致咳痰,痰液一般为白色黏液或浆液泡沫状,较粘稠而不易咳出。急性发作伴细菌感染时,痰为黄*色脓性,且咳嗽加重,痰量增加。部分患者因支气管痉挛或黏液分泌物阻塞而伴喘息,听诊可闻及哮鸣音。病变发展到晚期,由于黏膜及腺体的萎缩,使分泌物减少,痰量少或无痰,出现干咳。由于管壁组织的炎性破坏,使其弹性及支撑力削弱,加之长期慢性咳嗽,使支气管吸气时被动扩张,呼气时不能充分回缩,久之则形成支气管扩张。支气管黏膜因炎性渗出及肿胀而增厚,管腔内黏液潴留及黏液栓形成,阻塞支气管腔,使末梢肺组织过度充气而并发肺气肿,进而发展成慢性肺源性心脏病。因细支气管壁甚薄,管壁炎症易于扩散而累及肺泡,并发支气管肺炎。