
(一)肾上腺皮质腺瘤
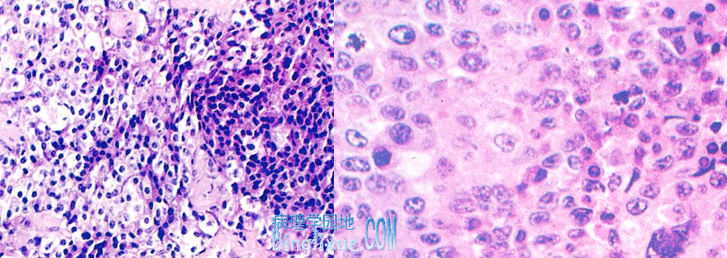
肾上腺皮质腺瘤(adrenocortical adenoma) 是肾上腺皮质细胞发生的一种良性肿瘤,分为无功能性和功能性2种,女性多于男性,约2:1,且儿童多见。肉眼观:肿瘤一般较小, 直径约1cm~5cm,重5g~10g,大者可达1000g,有完整包膜(亦有突出包膜之外的),切面实性,金黄*色或棕黄*色,可见出血或小囊变区,偶有钙化;光镜下:主要由富含类脂质的透明细胞构成(少数瘤细胞胞浆含类脂质少,可为嗜酸性),瘤细胞与正常皮质细胞相似,核较小,瘤细胞排列成团, 由内含毛细血管的少量间质分隔。大多数皮质腺瘤是非功能性,少数为功能性,可引起醛固酮增多症或Cushing综合征。
皮质腺瘤与灶性结节状皮质增生的区别:前者常为单侧单发有包膜,对周围组织有压迫现象;后者常为双侧多发,直经一般在1cm以下,多见于高血压患者。有时二者很难区别,有人将直径超过1cm 以上者归入腺瘤。
(二)肾上腺皮质腺癌
皮质腺癌多为功能性,常表现女性男性化及肾上腺功能亢进,且易发生局部浸润和转移,如果有淋巴道和血道播散,一般平均存活期为2年。
功能性和无功能性肾上腺皮质肿瘤的鉴别主要依靠临床表现、生化和激素测定。
 |
(三)肾上腺髓质肿瘤
肾上腺髓质来自神经嵴,可发生神经母细胞瘤、神经节细胞瘤和嗜铬细胞瘤。现仅以临床病理联系较为密切的嗜铬细胞瘤为例介绍如下:
嗜铬细胞瘤(phenochromocytoma) 由肾上腺髓质嗜铬细胞(chromaffin cell)发生的一种少见的肿瘤,又称肾上腺内副神经节瘤(intra adrenal paraganglioma),90%来自肾上腺髓质,余下10% 左右发生在肾上腺髓质以外的器官或组织内。本瘤多见于20岁~50岁,性别无差异。嗜铬细胞瘤临床上均可伴儿茶酚胺的异常分泌,并可产生相应的症状,表现为间歇性或持续性高血压、头痛、出汗、心动过速、心悸、基础代谢率升高和高血糖等,甚至可出现心力衰竭、肾功能衰竭、脑血管意外和猝死。肉眼观:常为单侧单发,右侧多于左侧,肿瘤大小不一,从数毫米至数千克重均有报道,但一般大小在2cm~6cm,平均重约100g,可有完整包膜,切面灰白或粉红色,经Zenker或Helly固定液(含重铬酸盐)固定后显棕黄或棕黑色,常有出血、坏死、钙化及囊性变 ;光镜下:瘤细胞为大多角形细胞,少数为梭形或柱状细胞,并有一定程度的多形性,可出现瘤巨细胞,瘤细胞浆内可见大量嗜铬颗粒,瘤细胞呈索、团状排列,间质为血窦;电镜下,胞浆内含有被界膜包绕的、具有一定电子密度的神经内分泌颗粒。良、恶性嗜铬细胞瘤在细胞形态学上很难鉴别,有时恶性者异型性不明显,而良性者可出现明显的异型性或多核瘤巨细胞,甚至包膜浸润或侵入血管亦不能诊断恶性。只有广泛浸润邻近脏器、组织或发生转移才能确诊为恶性。
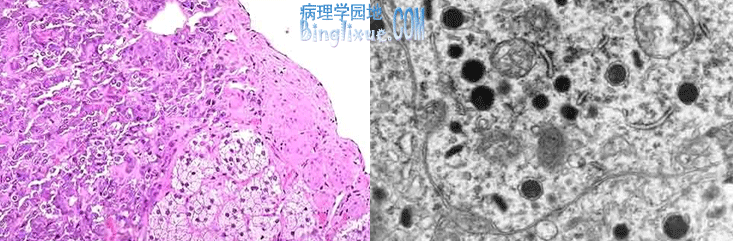 |
免疫组织化学标记:对嗜铬细胞瘤的诊断具有一定的价值,对嗜酪蛋白A(chromogranin proteins A)、神经微丝(neurofilament)蛋白表达阳性。