
一、概念
脑血栓形成:是脑梗死最常见的类型。是在脑动脉粥样硬化基础上形成管腔内血栓,造成该动脉区血流中断,局部脑组织发生缺血缺氧、坏死,而出现相应的临床症状。
二、脑血栓形成的发病机制
血栓形成机制(凝血瀑布)
神经细胞缺血性损伤机制(缺血瀑布)
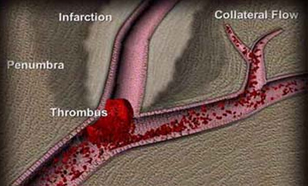
三、脑血栓形成的病理及病理生理
病理分期:
①超早期(1~6小时):缺血脑组织变化不明显;部分血管内皮细胞、神经细胞、胶质细胞肿胀;
②急性期(6~24小时):缺血脑组织苍白和轻度肿胀;血管内皮细胞、神经细胞、胶质细胞明显缺血改变;
③坏死期(24~48小时):脑组织明显水肿;大量神经细胞消失,胶质细胞坏死,中性粒细胞、淋巴细胞浸润;
④软化期(3日~3周):病变区脑组织液化变软;
⑤恢复期(3~4周后):小病灶形成胶质瘢痕,大病灶形成中风囊。
四、脑血栓形成的临床表现
脑动脉系统:
①前循环
②后循环
临床表现:
(1)多见于60岁以上老人
(2)既往多有高血压、糖尿病或冠心病病史
(3)常在安静或睡眠中起病
(4)病后数小时或数天内达高峰
(5)多有明确的定位症状和体征
缺血性卒中的临床证候:
闭塞血管 |
临床证候 |
颈内动脉 |
同侧失明(不定) 大脑中动脉综合征(见后) |
大脑中动脉(MCA) |
(1)对侧轻偏瘫,感觉缺失(臂、面最重) (2)表达性失语(优势半球)或疾病感缺失和空间定向障碍(非优势半球) |
大脑前动脉(ACA) |
对侧轻偏瘫,感觉缺失(小腿最重) |
大脑后动脉(PCA) |
对侧对称性偏盲或上象限盲,记忆减退 |
基底动脉顶端 |
双侧失明,记忆缺失 对侧轻偏瘫,感觉缺失;同侧延髓及小脑征 |
基底动脉 椎动脉或小脑后下动脉(PICA) 小脑上动脉 |
同侧面部感觉缺失,共济失调,对侧轻偏瘫,感觉缺失 步态性共济失调、恶心、头晕、头痛发展至同侧半身共济失调,构音障碍,凝视轻瘫,对侧轻偏瘫,嗜睡。 |
五、辅助检查
(1)头颅CT
(2)头颅MRI DWI PWI
(3)血管造影 CTA MRA DSA
(4)TCD
(5)颈部血管彩超
(6)腰穿检查
急性期脑梗死:
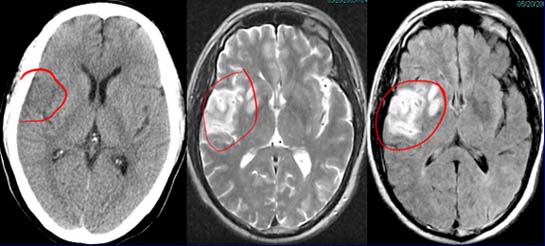
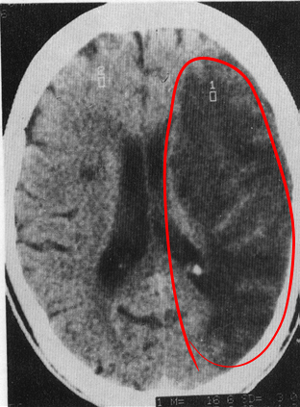

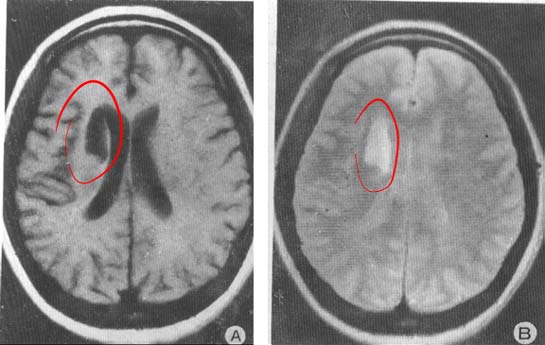

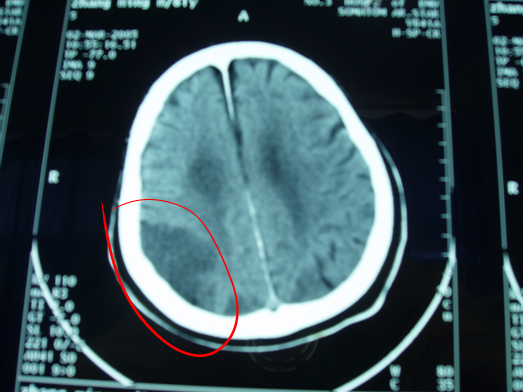
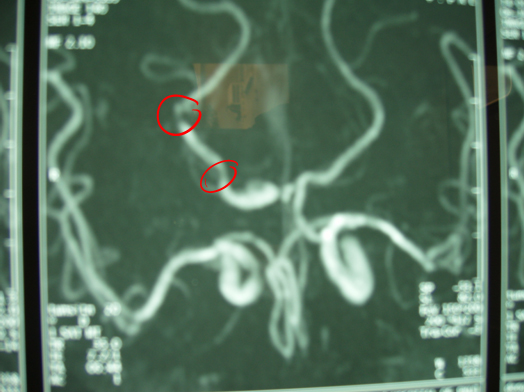
六、诊断及鉴别诊断
各类型缺血性脑卒中鉴别诊断简表
|
脑血栓形成 |
脑栓塞 |
腔隙性脑梗死 |
分水岭脑梗死 |
好发年龄 |
60岁以上 |
青壮年 |
65岁以上 |
65岁以上 |
主要病因 |
脑动脉粥样硬化 |
风湿性心瓣膜病 |
高血压脑动脉硬化 |
低血压、脑低灌注 |
起病方式 |
较缓(h or d) |
最急(s or min) |
急(min or h) |
较缓 |
起病时血压 |
正常或低 |
多正常 |
增高或正常 |
低 |
好发部位 |
脑内各大动脉分支 |
大脑中动脉 |
脑内穿通动脉 |
相邻血管供血区分界处 |
全脑症状 |
无或轻 |
有但短暂 |
无 |
无或轻 |
局灶性脑损害 |
有 |
有 |
无或有 |
有 |
头CT |
低密度灶 |
低密度灶内可有出血 |
1.5cm以下低密度灶 |
分界区楔形低密度 |
七、卒中的治疗
根据缺血性卒中治疗的资料所做的Meta分析,有四项治疗的结果﹤1,它们依次为:
1.卒中单元 0.71
2.溶栓治疗 0.88
3.阿司匹林 0.95
4.抗凝治疗 0.99
这四项治疗目前被循证医学认为有效。
缺血性脑卒中的治疗原则:
缺血后产生的一系列病理生理变化,这些变化可相互增长,即缺血性链锁,最终导致神经细胞死亡、梗死形成。在梗死区周围存在着缺血性半暗带,其中的神经细胞功能丧失,但尚存活。我们治疗的目的主要是防止神经细胞继续死亡,而最关键和最有意义的是挽救缺血性半暗带,这样不但会限制梗死的进一步扩大,还可以使神经功能有一定程度的恢复。
按病情的进展和演变来确定治疗方针:
卒中分类 |
定义 |
原因 |
治疗方针 |
进展型卒中 |
指发病6小时后,病情仍在进展者,此型病人约占40%以上 |
A、梗塞面积扩大,侧支循环不良; B、脑水肿; C、其他,如高温、高血糖、感染、电解质紊乱等 |
溶栓、降纤、抗凝、脑保护剂 |
稳定型卒中 |
指颈动脉系统闭塞发病24小时,椎-基底动脉系统闭塞发病超过72小时而病情稳定、无进展者 |
颈动脉系统闭塞,椎-基底动脉系统闭塞 |
以抗血小板聚集治疗为主,抗凝和溶栓治疗不但无意义,而且会加重病情,甚至发生脑出血。心源性栓塞可用抗凝治疗,脑保护剂可选用 |
好转型卒中 |
指发病后24小时内病情即已好转者,包括过去诊断的TIA |
|
以二级预防为主,如服用抗血小板聚集剂。同时可应用脑保护剂 |
按不同时间分期来确定治疗方针:
卒中分类 |
定义 |
治疗方针 |
超早期 |
指发病6小时之内,此时半暗带还存在,为治疗的最关键时期 |
溶栓、降纤、抗凝、抗血小板聚集剂、血液稀释疗法、脑保护剂等 |
早期 |
指发病后6-72小时,此时半暗带已消失 |
此期溶栓治疗已无意义。降纤可试用,但时间不宜过长。抗凝也可试用,但效果不一定。抗血小板聚集剂可用。脑保护剂应在此时使用。 |
急性期后期 |
指发病后72小时到1周,仍然处于急性期,但病期相对延长 |
此期主要控制感染和其他并发症。治疗以抗血小板聚集剂为主。溶栓、降纤意义不大。抗凝可试用,但效果不肯定。脑保护剂应在此期用。 |
恢复期 |
指发病1周以后,此期病情稳定,肢体功能逐步恢复 |
治疗以抗血小板聚集剂为主。脑保护剂也重要。应积极配合康复治疗。 |
急性期治疗:
(一)一般治疗
1.维持呼吸功能
2.调整血压
超过220/120mmHg使用降压药
维持在180/100mmHg左右
3.控制血糖
血糖水平控制在6~9mmol/L
4.防治并发症
肺感染、下肢深静脉血栓形成、肺栓塞等
5.营养支持
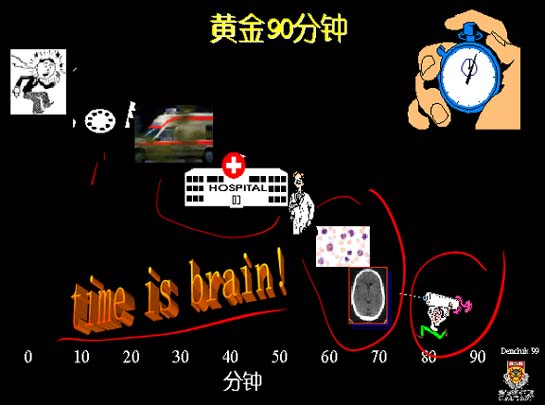
6.溶栓时间窗:
静脉溶栓时间应在缺血发生后3~6h之内
国际几项大样本系列研究是溶栓时间窗确立的依据。ECASS(急性脑卒中研究欧洲协作组);ATLANTIS试验、NINDS(美国国立神经病与卒中研究院)试验。
中国有一项关于尿激酶(UK)的临床试验(“九五”公关课题)。
(二)溶栓治疗
美国 FDA于1996年6月,肯定了rt-PA(重组组织型纤溶酶原激活剂)用于发病在3h内缺血性中风的安全性及有效性。基于上述研究,美国FDA于1996年6月推荐静脉内使用rt-PA,0.9mg/kg,发病<3h。
1.目的:
(1)尽早恢复脑血流;
(2)改善半暗区的血液供应;
(3)缩小梗塞面积;
(4)挽救未死亡的脑组织及其功能。
2.溶栓时间窗:
3.溶栓适应症
(1)急性缺血性卒中,无明显意识障碍
(2)NIHSS≤24分
(3)发病3小时以内,CT未显示低密度病灶,已排除脑出血
(4)血压低于180/110mmHg
(5)年龄18岁以上
(6)知情同意
4.溶栓禁忌症
(1)TIA或症状轻微的卒中
(2)CT发现发现出血、脑水肿等
(3)两次降压治疗后Bp仍高于185/110 mmHg
(4)14日内大手术或创伤,7日内动脉穿刺,有活动性出血史
(5)正在应用抗凝剂或前48小时曾用肝素
(6)有血液疾病史
5.溶栓并发症
(1)出血
(2)再灌注损伤和脑水肿
(3)再闭塞
(三)抗血小板治疗

(四)抗凝治疗
适应症:
1.进展性卒中,尤其是椎-基底动脉血栓形成;
2.频繁发作的椎-基底动脉系统TIA;
3.溶栓后短期应用防止再闭塞;
常用药物:低分子肝素、华法令;
监测:凝血酶原时间、凝血时间等。
(五)降纤治疗
通过降解血中纤维蛋白原、增强纤溶系统活性以抑制血栓形成;
常用药物:巴曲酶,蚓激酶等。
(六)脱水降颅压治疗
大面积脑梗死发病后48h~5d为脑水肿高峰期;
常用药物:甘露醇,速尿,甘油盐水,β-七叶皂甙,白蛋白;
副作用:肾损害、水电解质紊乱等。
(七)脑保护剂治疗
钙离子拮抗剂
胞二磷胆碱
谷氨酸拮抗剂
新型自由基清除剂
(八)中医中药治疗
活血化淤
开窍醒脑
恢复期治疗:
康复治疗:宜早期,系统、规范、个体化;
药物治疗:
(1)抗血小板聚集剂预防复发;
(2)控制高危因素;
(3)脑保护剂。
预后:
病死率约10%,致残率50%以上;
存活患者中40%以上复发,复发次数越多,致残率越高,最终成为血管性痴呆。