
一、脊髓解剖
(一)外部结构:

脊髓共31对脊神经(颈8、胸12、腰5、骶5、尾神经1),31个节段。
颈膨大(C5~T2),腰膨大(L1~S2)。
脊髓上端接延髓、下端相当于第1腰椎下缘水平(脊髓圆锥)。
马尾由L2~尾节10对神经根组成。
(二)内部结构:
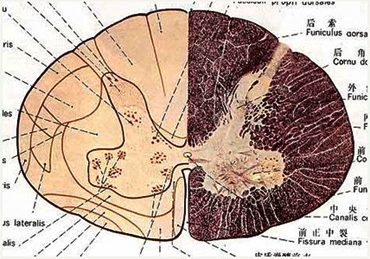
1. 灰质(gray matter)----神经细胞核团
前角细胞:下运动神经元(同侧肌肉)
后角:
二级感觉神经元(痛觉、温觉、部分触觉)
1.灰质(Gray Matter)
侧角:自主神经细胞
C8~L2 交感神经细胞
- 调节内脏、腺体功能
C8~T1脊髓交感中枢
- 瞳孔扩大肌、眼眶肌、睑板肌
- 面部血管和汗腺
S2~S4 脊髓副交感中枢
- 膀胱、直肠、性腺功能

2.白质(White Matter)
●前索:
脊髓丘脑前束、皮质脊髓前束
●侧索:
皮质脊髓侧束、脊髓丘脑侧束、脊髓小脑前后束等
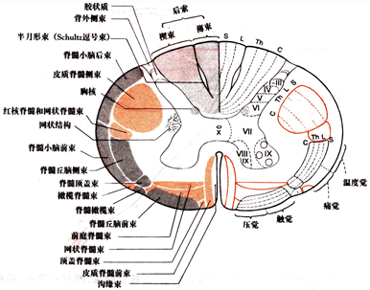
●后索:薄束、楔束
3)传导束排列顺序
●后索:(薄束、楔束)
内→外:
Sacral→Lumber→Thoracic→Cervical
●侧索:(皮质脊髓侧束、脊髓丘脑侧束)
外→内 S→L→T→C
-临床定位意义
髓外病变:从下→上发展
髓内病变:从上→下发展

3.脊髓的血液供应:主要有三个来源:
(1)脊髓前动脉:起源于两侧椎动脉的颅内部分,在延髓腹侧合并成一支,沿脊髓前正中裂下行,每1cm左右即分出3-4支沟连合动脉,不规则地左右交替地深入脊髓,供应脊髓横断前2/3区域。
这些动脉系终末支,易发生缺血性病变。
(2)脊髓后动脉:起源于同侧椎动脉的颅内部分,左右各一根,沿脊髓的全长的后外侧沟下行,其分支供应脊髓的横断面的后1/3区域。
脊髓后动脉并未形成一条完整连续的纵行血管,略呈网状,分支间吻合较好,故极少发生供血障碍。
又称急性横贯性脊髓炎,是非特异性炎症引起脊髓白质脱髓鞘病变或坏死,导致急性横贯性脊髓损害
三大临床特点:
病损水平以下的肢体瘫痪;
传导束性感觉障碍;
以膀胱、直肠功能障碍为主的自主神经功能障碍。
一、病 因
不清。包括不同的临床综合征,如感染后脊髓炎、脱髓鞘性脊髓炎(急性多发性硬化)、坏死性脊髓炎和副肿瘤性脊髓炎。多数患者在出现脊髓症状前1-4周有上感、发热、腹泻等病毒感染症状,但脑脊液未检出抗体,脊髓和脑脊液中未分离出病毒,可能与病毒感染后变态反应有关,并非直接感染所致。
二、病 理
可累及脊髓任何节段,胸髓(T3-5)最常见。通常局限于1个脊椎节段,多灶融合或脊髓多个节段散在病灶较少见。
肉眼见脊髓肿胀、质地变软、软脊膜充血或有炎性渗出物,切面见脊髓软化、边缘不整、灰白质界限不清。
镜下髓内和软脊膜的血管扩张、充血,血管周围炎性细胞浸润,以淋巴细胞和浆细胞为主,灰质内神经细胞肿胀、碎裂和消失,尼氏体溶解,白质髓鞘脱失和轴突变性,病灶中见胶质细胞增生。
三、临床表现
(一)急性横贯性脊髓炎
1.流行病学特点
可发病于任何年龄,青壮年多见,无性别差异,散在发病。
2.前驱症状:(病前数日或1~2周)
发热、全身不适或上呼吸道感染
可有受凉、过劳、外伤等诱因
3.急性起病,常在数小时至2~3天内发展到完全性截瘫。
①首发症状:多为双下肢麻木、无力,进而发展为脊髓横贯性损害,上胸髓最常受累。
②运动障碍:早期多表现为脊髓休克,瘫痪肢体肌张力低、腱反射消失、病理反射阴性、腹壁反射及提睾反射消失。脊髓休克期多持续2~4周,后转为痉挛性截瘫,肢体肌张力逐渐增高,腱反射亢进,出现病理反射,肢体肌力由远端开始逐渐恢复。
③感觉障碍:病变节段以下所有感觉丧失,可在感觉消失平面上缘有一感觉过敏区或束带样感觉异常,随病情恢复感觉平面逐步下降,但较运动功能恢复慢。
④自主神经功能障碍:早期为大、小便潴留,无膀胱充盈感,呈无张力性神经源性膀胱,可因膀胱充盈过度而出现充盈性尿失禁。随着脊髓功能的恢复,膀胱容量缩小,尿液充盈到300~400ml时即自主排尿,称反射性神经源性膀胱。损害平面以下无汗或少汗、皮肤脱屑及水肿、指甲松脆和角化过度等。
(3)上升性脊髓炎
脊髓损害节段逐渐上升,常在1~2天甚至数小时内上升至延髓,瘫痪由下肢迅速波及上肢或延髓支配肌群,出现吞咽困难、构音不清、呼吸肌麻痹,甚至可致死亡。
(4)脱髓鞘性脊髓炎
即急性多发性硬化(MS)脊髓型,其临床表现与感染后脊髓炎相同,但临床进展较缓慢,前驱感染不确定或无感染史。其典型临床表现是,一侧或双侧麻木感从骶段向足部和股前部或躯干扩展,并伴有该部位无力及下肢瘫痪,进而膀胱受累,躯干出现感觉障碍平面。诱发电位及MRI检查可发现CNS其他部位损害。
四、辅助检查
1.腰穿 压颈试验通畅,少数脊髓水肿严重可不完全梗阻。压力正常,外观无色透明,细胞数、蛋白正常或轻度增高,淋巴细胞为主,糖、氯化物正常。
2.电生理检查
(1)视觉诱发电位(VEP)正常
(2)下肢体感诱发电位(SEP)波幅可明显降低,运动诱发电位(MEP)异常
(3)肌电图呈失神经改变。
3.影像学检查
脊柱X线平片正常
MRI典型显示病变部脊髓增粗,病变节段髓内多发片状或斑点状病灶,呈T1低信号、T2高信号,强度不均,可有融合。有的病例可始终无异常。
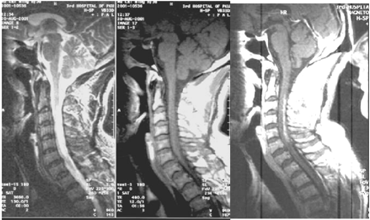

五、诊断与鉴别诊断
根据急性起病、病前感染史和迅速出现的脊髓横贯性损害,早期表现为脊髓休克,脑脊液检查正常或白细胞数、蛋白含量轻度增高,脊髓MRI见病变部脊髓增粗,髓内斑点状或片状长TI、长T2信号,诊断并不困难。需与以下疾病鉴别:
1.急性硬脊膜外脓肿
病前常有身体其他部位化脓性感染灶,有头痛、发热、全身无力等感染中毒症状,常伴有根痛、脊柱叩痛和脊膜刺激症状,外周血及脑脊液白细胞增高,CSF蛋白含量明显增加,脊髓腔梗阻,CT、MRI可帮助诊断。
2.脊柱结核及转移性肿瘤
均可引起病变椎体骨质破坏、塌陷,压迫脊髓出现急性横贯性损害。脊柱结核常有低热、纳差、消瘦、精神萎靡、乏力等全身中毒症状及其他结核病灶,脊柱X线可见椎体破坏、椎间隙变窄及椎旁寒性脓肿阴影等典型改变。转移性肿瘤以老年人多见,X线可见椎体破坏,找到原发灶即可确诊。
3.脊髓出血
起病急骤,迅速出现剧烈背痛、截瘫和括约肌功能障碍。CSF为血性,脊髓CT可见出血部位高密度影,脊髓DSA可发现脊髓血管畸形。
七、治 疗
无特效治疗。主要包括减轻脊髓损害、防治并发症及促进功能恢复。
1.药物治疗
(1)皮质类固醇激素:针对可能与自身免疫机制有关的非特异性炎症
甲基强的松龙、地塞米松(V)――强的松(PO)
(2)免疫球蛋白 0.4g/kg・d,3-5天
(3)VitB,能量合剂
(4)α-甲基酪氨酸(AMT) 对抗酪氨酸羟化酶,减少去甲肾上腺素合成,预防出血性坏死发生
(5)抗生素 预防和治疗泌尿道或呼吸道感染
2.急性上升性脊髓炎和高颈段脊髓炎可发生呼吸肌麻痹,轻度呼吸困难可用化痰药和超声雾化吸入,重症呼吸困难清除呼吸道分泌物,保持通畅,必要时行气管切开,人工呼吸机。
3.护理
(1)防止坠积性肺炎、肢体痉挛、关节挛缩、褥疮
(2)留置尿管
(3)留置胃管
4.早期康复
八、预 后
与病情严重程度有关。无合并症通常3~6月可基本恢复。完全性截瘫6月后肌电图仍为失神经改变、MRI显示髓内广泛信号改变、病变范围多于10个脊髓节段预后不良。合并泌尿系感染、褥疮、肺炎常影响恢复。
一、病因
(1)肿瘤 最常见,约占1/3以上,起源于脊髓组织及邻近结构者占绝大多数,其次为来自肺、乳房、肾脏和胃肠道等的转移瘤,多为恶性肿瘤、淋巴瘤和白血病等。
(2)炎症 如化脓性、结核和寄生虫血行播散,邻近组织蔓延及直接种植(医源性)引起椎管或脊柱急性脓肿、慢性肉芽肿、脊髓蛛网膜炎及蛛网膜囊肿等。
(3)脊柱外伤 如骨折、脱位及椎管内血肿形成。
(4)脊柱退行性病变 如椎间盘脱出、后纵韧带钙化和黄韧带肥厚等。
(5)先天性疾病 如颅底凹陷症、环椎枕化、颈椎融合畸形等,脊髓血管畸形可造成硬膜外及硬膜下血肿。
二、临床表现
急性脊髓压迫症病情进展迅速,脊髓功能可于数小时至数日内完全丧失,多表现脊髓横贯性损害,常有脊髓休克。慢性脊髓压迫症呈缓慢进行性发展,通常表现三期:①根痛期:神经根痛及脊膜刺激症状。②脊髓部分受压期:表现脊髓半切综合征。③完全受压期:出现脊髓完全横贯性损害。
(1)神经根症状
表现为根痛或局限性运动障碍。病变刺激引起后根分布区自发性疼痛,常如电击、烧灼、刀割或撕裂样,用力、咳嗽、排便等加剧疼痛,有时可表现相应节段的“束带感”,神经根症状可随病情进展由一侧性、间歇性变为两侧性、持续性。脊髓腹侧病变使前根受压,早期出现运动神经根刺激症状,表现其支配肌群肌束颤动,以后出现肌无力或肌萎缩。根性症状对于判定病变水平很有价值。
(2)感觉障碍
对侧病变水平以下痛、温觉减退或缺失。髓内病变早期为病变节段支配区分离性感觉障碍,累及脊髓丘脑束时感觉障碍自病变节段向下发展(呈离心性),鞍区(S3~5)感觉保留至最后才受累,称为“马鞍回避”;髓外病变感觉障碍常自下肢远端开始向上发展至受压节段(呈向心性)。后索受压可产生病变水平以下同侧深感觉缺失。晚期出现脊髓横贯性损害,病变水平以下各种感觉缺失。
(3)运动障碍:一侧或双侧锥体束受压引起病变以下同侧或双侧肢体痉挛性瘫痪,表现肌张力增高、腱反射亢进及病理征阳性。脊髓前角及前根受压可引起病变节段支配肌肉弛缓性瘫痪,伴有肌束颤动和肌萎缩。急性脊髓损害早期表现脊髓休克,病变水平以下肢体呈弛缓性瘫。
(4)反射异常:后根、前根或前角受累时,出现病变节段腱反射减弱或消失;锥体束受损时,则损害水平以下同侧腱反射亢进、病理反射阳性、腹壁反射和提睾反射消失。脊髓休克时各种反射均不能引出。
(5)自主神经症状:髓内病变较早出现括约肌功能障碍,病变在圆锥以上早期出现尿潴留和便秘,晚期出现反射性膀胱;马尾、圆锥病变出现尿便失禁。病变水平以下因血管运动和泌汗功能障碍,可见少汗、无汗、皮肤干燥及脱屑。
(6)脊膜刺激症状:表现为脊柱局部自发痛、叩击痛,活动受限,如颈部抵抗和直腿抬高试验阳性等。
三、诊断与鉴别诊断:
首先要明确脊髓损害为压迫性或非压迫性;而后确定受压部位及平面,病变在髓内、髓外硬膜内、髓外硬膜外;最后确定压迫性病变的病因及性质。
1.脊髓压迫症与非压迫性病变的区别
(1)急性脊髓炎:急性起病,病前有发热、全身不适等前驱症状,脊髓损害症状在数小时至数日内达到高峰,呈横贯性脊髓损伤体征。MRI可见病变节段脊髓水肿增粗,随着病情好转,脊髓水肿可完全消退。
(2)脊髓蛛网膜炎:症状时轻时重,病损常不对称,感觉障碍多为根性、节段性或斑块状不规则分布,根痛可单发或多发,压颈试验可有椎管梗阻,蛋白含量增高,椎管造影显示造影剂呈滴状或斑块状分布。
(3)脊髓空洞症:起病隐袭,病程长,病变多位于下颈段与上胸段,表现病变水平以下分离性感觉障碍、下肢锥体束征,根痛少见,皮肤营养改变明显。腰穿无梗阻现象,CSF检查一般正常,MRI可显示脊髓内长条形空洞。
2.节段平面的定位诊断
依据根痛、感觉平面、腱反射改变和肌萎缩、棘突压痛及叩击痛,尤其是感觉平面来作出定位诊断,脊髓造影和MRI可准确定位。
3.髓内、髓外硬膜内、髓外硬膜外的定位诊断
(1)髓内病变:根痛少见,症状常为双侧性。感觉障碍自病变节段开始呈下行性发展,常为分离性感觉障碍,有马鞍回避;括约肌功能障碍出现早且严重。椎管梗阻出现较晚,常不完全,CSF蛋白含量增加多不明显。
(2)髓外硬膜内病变:神经根刺激或压迫症状出现早,且持续时间长,病程进展缓慢。脊髓损害自一侧开始,由脊髓部分压迫、脊髓半切损害逐渐发展为横贯性损害。感觉障碍自足开始呈上行性发展,括约肌障碍出现较晚,椎管梗阻较早而完全,CSF蛋白明显增高。MRI可清晰显示占位性病变部位及大小。
(3)髓外硬膜外病变:可有神经根刺激症状,但更多见局部脊膜刺激症状。脊髓压迫性损害症状出现较晚。感觉障碍亦呈上行性发展,括约肌障碍出现较晚,CSF蛋白增高不明显。
4.定性诊断
确定病因和病变性质。一般髓内或髓外硬膜内病变以肿瘤最常见。髓外硬膜外压迫多为椎间盘脱出症,腰段、颈下段多见;外伤、转移瘤亦较多见;急性压迫多为外伤、硬膜外脓肿。外伤性硬膜外血肿症状、体征进展迅速,脓肿常伴有炎症特征;转移瘤发展较快,根痛及骨质破坏明显。