
分为三种 (1)神经系统实质细胞来源的原发性颅内肿瘤,(2)位于颅内,但非脑实质细胞由来的原发性颅内肿瘤,(3)转移性肿瘤。原发性中枢神经系统肿瘤发生率约为5-10/10万。其中胶质瘤占40%,脑膜瘤占15%,听神经瘤(神经鞘瘤)约占8%。恶性星形胶质瘤约占胶质瘤的50%。儿童常见颅内肿瘤为胶质瘤和髓母细胞瘤。
神经系统常见肿瘤
一、中枢神经肿瘤
原发性脑肿瘤与体内其他部位肿瘤的不同点如下:①即使组织学上为良性脑肿瘤,如生长在不能切除部位(如第四脑室底部的室管膜瘤)同样导致患者死亡。②一般实质内生长的脑肿瘤,特别是星形胶质细胞瘤是浸润性生长,其界限在肉眼及组织学上不清楚。因此,根治性摘除术几乎不可能。③即使组织学高度恶性的脑肿瘤也极少转移。此种转移一般见于胶质母细胞瘤或髓母细胞瘤。但是,经脑脊液转移常见。④某种脑肿瘤有特定的好发部位。例如,髓母细胞瘤限局在小脑。另外有好发年龄,如髓母细胞瘤最多见于10岁以内,恶性星形胶质细胞瘤以及胶质母细胞瘤多见于中年或中年以上。
1.星形胶质细胞瘤(astrocytoma)
本瘤约占颅内肿瘤的30%,占神经胶质瘤的80%以上。中年人最多,间变性星形胶质细胞瘤发病在50岁呈高峰,而多形性胶质母细胞瘤发病高峰晚10年左右。
肉眼观,一般为境界不清的灰白色浸润性肿瘤,使近旁脑组织出现肿胀和变形。质地因肿瘤内胶质纤维多少而异,或硬,或软,或呈胶冻状,并可形成含有清亮液体的囊腔。
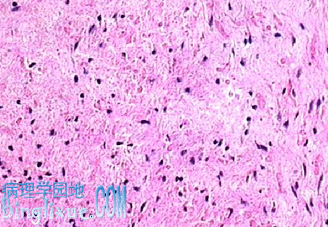
光镜下,瘤细胞形态多样,可分为纤维型、原浆型、肥胖型胶质细胞瘤。前二者为良性,后者性质介于良恶之间。纤维型星形胶质细胞瘤(fibrillary astrocytoma) 最常见,其细胞密度由低度到中等程度。星形细胞胞核浓染,椭圆形及不规则形,无核分裂。在大量的细胞突起形成疏松的纤维网,有微小囊腔形成。胶质纤维酸性蛋白(GFAP)阳性表达。
| 星形胶质细胞瘤:瘤细胞胞浆少,有细长的突起,胞核大小不一 | 原浆型星形胶质细胞瘤(Ⅱ级):细胞胞浆丰富,细胞密集 |
 |
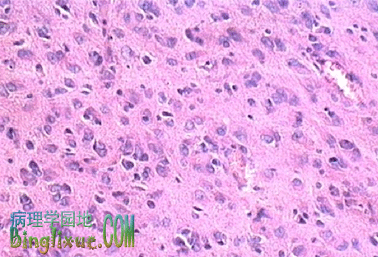 |
原浆型星形胶质细胞瘤(protoplasmic astrocytoma) 为少见类型,其特征是星形细胞的胞体较小,突起很少或无,胶质纤维含量很少。经常在表浅部位,并呈囊性。
肥胖型星形胶质细胞瘤(gemistocytic astrocytoma) 主要含有肥胖型星形细胞,瘤细胞呈大的嗜伊红细胞体,短钝,成角的GFAP阳性的突起形成粗糙的纤维网架结构,胞核圆形,椭圆形,通常偏中心位。
间变性星形胶质细胞瘤(anaplastic astrocytoma) 灶状或弥漫性分化不良的星形细胞瘤,出现细胞密度增加,多形性,核异态及核分裂像等,为恶性肿瘤。此型经常表现为快速进展,最终转变为胶质母细胞瘤。
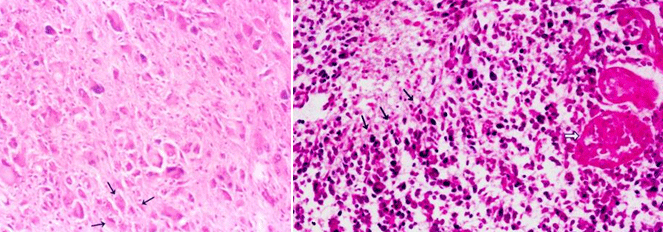 |
胶质母细胞瘤(glioblastoma multiforme,GBM),肿瘤好发于额叶、颞叶白质,浸润范围广,常可穿过胼胝体到对侧,呈蝴蝶状生长。瘤体常出血坏死而呈红褐色。镜下,细胞密集,异型性明显,可见怪异单核或多核巨细胞。出现出血坏死,是其区别于间变性星形胶质细胞瘤的特征。毛细血管内皮细胞增生,肿大,可导致管腔闭塞和血栓形成。本症预后差,患者多在2年内死亡。
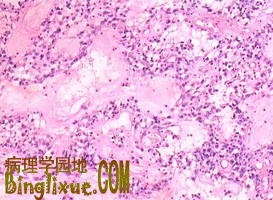
毛发细胞型星形胶质细胞瘤(pilocytic astrocytoma) 多发生在儿童、青少年,生长极为缓慢。该瘤位于小脑,第三脑室底部。丘脑和视神经。有时也发生在大脑半球。肉眼观,在囊泡壁上形成小结节,比较限局,或有浸润。镜下,由中度密度和双极性瘤细胞组成,其细胞两端发出纤细毛发状突起,血管内皮细胞增生。本瘤生长速度极慢,在脑肿瘤中预后最好,有部分切除肿瘤后,生存40年以上的患者。
根据世界卫生组织的分级标准:毛发细胞型星形胶质细胞瘤、黄*色星形胶质细胞瘤以及室管膜下星形胶质细胞瘤为Ⅰ级,纤维型和原浆型星形胶质细胞瘤为Ⅱ级,肥胖型星形胶质细胞瘤为Ⅱ-Ⅲ级,间变型星形胶质细胞瘤为Ⅲ级,GBM为Ⅳ级。星形胶质细胞瘤分级依据是细胞的异型性、生物学行为以及瘤体内有无坏死和血管增生。但是,同一肿瘤的不同区域,瘤细胞可有不同的形态特征,且分化程度也不尽相同,因此分型仅具有相对的意义。
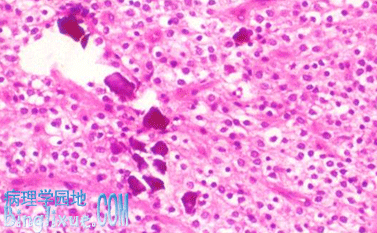
2.少突胶质细胞瘤(oligodendroglioma)
本瘤约占胶质瘤的50%,中年人多见,几乎均发生在大脑半球。肉眼观,为限局性胶冻样肿瘤,常伴有出血、囊性变和钙化。钙化在放射线检查上有重要诊断参考价值。镜下,瘤细胞大小一致,形态单一,圆形,核圆形居中,有核周晕。细胞弥散排列,但有环绕神经元排列倾向。间质富有血管并可伴有不同程度钙化和砂粒体。免疫组化染色半乳糖苷酶、碳酸苷酶同工酶CD57和MBP(碱性髓鞘蛋白)呈阳性反应。该肿瘤生长缓慢,病情可长达十余年,临床上常表现为癫痫或局部瘫痪。如瘤细胞异型性明显,则生长迅速,预后不佳。
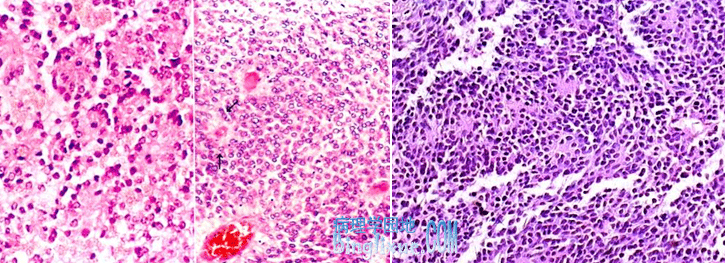
3.室管膜瘤(ependymoma)
来源于室管膜细胞,可发生于脑室系统任何部位,以第四脑室最为常见,脊髓则好发于腰骶部及马尾部。患者以儿童和青少年居多。肉眼上,典型病例位于第四脑室,形成乳头状肿瘤,虽境界清楚,因接近生命中枢延髓和桥脑部位,多数难以完全切除。但脊髓处的肿瘤境界清楚,可以完全切除,多可治愈。镜下,瘤细胞大小形态一致,梭形或胡萝卜形,胞浆丰富,核圆形或椭圆形。有菊形团形成,即细胞围绕空腔呈腺管状排列。或假菊形团形成,即瘤细胞以细长胞突与血管壁相连,有的形成乳头状结构。本病生长缓慢,可存活8-10年。
 |
4.髓母细胞瘤(medulloblastoma)
多见于小儿,其次为儿童与青年,发病年龄在10岁左右,偶见于成年人。肿瘤常位于小脑蚓部,占据第四脑室,部分病例可发生于小脑半球。
肉眼观,为灰白色肿瘤,境界清楚。镜下,肿瘤由圆形细胞构成,胞核着色深,胞浆少,核分裂像较多。细胞密集。常构成菊形团,即肿瘤细胞环绕纤细的神经纤维中心作放射状排列。这对髓母细胞瘤的病理诊断有一定意义。少数病例可向神经细胞分化。临床上,患者出现脑积水,或进行性小脑症状(协调运动障碍、步行蹒跚)。经过脑脊液易发生播散。其治疗一般采用化学疗法及全脑照射,其5年生存率约50%,10年生存率为25%,更长期生存者罕见。
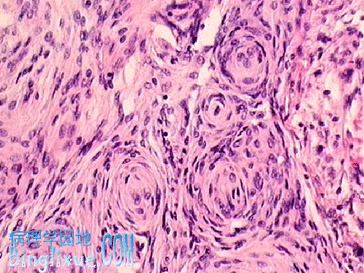
5.脑膜瘤(meningioma)来源于埋在上矢状窦两侧的蛛网膜绒毛的细胞(脑膜皮细胞),占颅内所有原发性肿瘤的20%左右。多为良性,生长缓慢,易于手术切除,此瘤在中枢神经系统肿瘤中预后最好。好发部位为上矢状窦两侧、大脑镰、蝶状嵴、嗅沟、小脑桥脑角,枕大孔及脊髓的周围。肉眼观,为不规则性肿瘤,与硬膜紧密相连,陷入脑表面,但脑内浸润很少,肿块质实,灰白色,呈颗粒状,可见白色钙化砂粒,偶见出血。镜下特征性图像为脑膜皮细胞呈大小不等同心圆状漩涡状,其中央血管壁常有半透明变性,以至于钙化形成砂粒体。(脑膜细胞型或融合细胞型―瘤细胞还可为梭形,呈致密交织束结构,有的胞核可呈栅栏状排列,其间可见网状纤维或胶原纤维(漩涡细胞型),有时可见囊性变或向黄*色瘤细胞、骨、软骨细胞分化,但这些组织学类型却与预后无关。以上所述组织型的脑膜瘤生长缓慢,组织学上也为良性。与此相反,呈乳头状构造的脑膜瘤呈恶性经过。有时直接生成恶性脑膜瘤,此时细胞分裂像多,有的出现脑内浸润,有的形态上很象纤维肉瘤。
二、周围神经肿瘤
神经鞘膜肿瘤有神经鞘瘤(neurilemmoma)和神经纤维瘤(neurofibroma)两类。
(一)神经鞘瘤
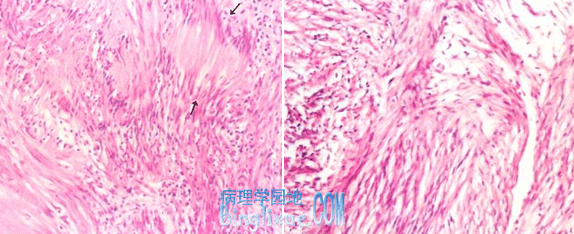
神经鞘瘤又称施万细胞瘤(Schwannoma),是源于施万细胞的良性肿瘤。可发生在全身各处周围神经,也可发生在颅内和椎骨内的神经根或交感神经。一般单发。易发生在第8对颅神经,故又称听神经瘤。因位于小脑桥脑角,又称小脑桥脑角瘤。其次见于三叉神经,其他颅神经受累极少。
肉眼观,肿瘤大小不一,呈圆形或结节状,质实,有完整包膜。常压迫周围组织,但不发生浸润。切面灰白或灰黄*色略透明,可见漩涡结构,有时可见出血或囊性变。
镜下,有两种组织形态:①束状型(AntoniA型),瘤细胞为细长梭形,境界不清,核长圆形,相互紧密平行排列,呈栅栏状或不完全的漩涡状排列,称Verocay小体。②网状型(AntoniB型)细胞稀少,排列成疏松的网状结构,细胞间有较多粘液样液体,并常有小囊腔形成,但多数以其中一型为主。病程长的肿瘤,细胞减少,胶原纤维增多,形成纤维瘢痕并发生透明变性。
 |
(二)神经纤维瘤
神经纤维瘤(neurofibroma)多发生于皮下,可单发也可多发,多发性的又称神经纤维瘤病。
肉眼观,该瘤境界明显,但无包膜,质实,切面灰白略透明,有的切面可见漩涡状纤维,但很少发生变性,囊腔形成或出血。
镜下,由神经鞘膜细胞和纤维母细胞构成,成小束并分散在神经纤维之间,伴有网状、胶原纤维及粘液样基质。与上述神经鞘瘤一样,可出现显著的核异型性。有时出现瘤巨细胞。但这些改变不意味着预后不良。神经鞘瘤中完全不能见到神经纤维。除了发生肿瘤的神经部分有的被肿瘤压迫。但神经纤维瘤中,神经纤维散在在肿瘤之内,而这部分神经纤维束全部膨隆样。因此神经鞘瘤中神经纤维仅是被肿瘤压迫,不切断神经也可摘出。但在神经纤维瘤中因神经全部卷入,则与神经鞘瘤不同。两者都可以恶变,其恶变的特征是细胞密集,多形性,细胞核分裂像增加,血管增生,肿瘤与纤维肉瘤相似。恶性神经鞘瘤从幼儿至青年均可发生,病程长,一般在5年以上。
三、转移性肿瘤
中枢神经系统的转移性肿瘤约占全部临床肿瘤的1/5,恶性肿瘤死亡病例中有10%-50%可有脑转移。最易发生脑转移的恶性肿瘤是肺癌、乳腺癌、黑色素瘤、结肠癌等。转移常发生于白质和灰质交界处及脑的。灶状的占位症状可有可无。有的肿瘤细胞沿蛛网膜下腔弥漫性浸润。有的弥漫性血管周围瘤细胞浸润可形成局限性结节。转移瘤与原发瘤组织形态相似。常伴有出血、坏死、囊性变及液化。