
非霍奇金淋巴瘤(non-Hodgkin’s lymphoma, NHL)约占所有淋巴瘤80%~90%,其中有三分之二原发于淋巴结,三分之一原发于淋巴结外器官或组织,如消化和呼吸道、肺、皮肤、涎腺、甲状腺及中枢神经系统等。
NHL的诊断依赖于对病变淋巴结或相关组织的活检。病理学诊断至少应包括两个部分,即组织学分型和肿瘤细胞的免疫表型,必要时需进行免疫球蛋白和T细胞受体基因重排分析,以及细胞遗传学方面的检测。以下介绍几种有代表性的NHL亚型。
(一)前体B细胞和T细胞肿瘤
前体B细胞和T细胞肿瘤是由不成熟的淋巴细胞――前体B细胞或前体T细胞来源的一类具有高度侵袭性的肿瘤。随肿瘤进展时期的不同,在临床和组织病理学上可表现为淋巴母细胞淋巴瘤(lymphoblalstic lymphoma, LBL)、急性淋巴母细胞白血病(acute lymphoblastic leukemia, ALL)或淋巴瘤和白血病共存的状态。由于ALL和LBL同属于一个亚型,组织学的改变无法区别,命名可根据临床表现,如果病变局限于肿块,没有或者只有最少的骨髓和外周血累及,命名为LBL;如果有广泛地骨髓和外周血受累,则诊断为ALL。
病理改变
ALL/LBL的特点是骨髓内肿瘤性淋巴母细胞的弥漫性增生,取代原骨髓组织,并可浸润全身各器官、组织,特别是淋巴结、肝和脾脏等,多引起全身淋巴结肿大。镜下见淋巴结结构有不同程度的破坏,大量母细胞弥漫性浸润,并可累及淋巴结的被膜和结外脂肪组织。浸润脾脏时致脾脏中度肿大,镜下见红髓中母细胞浸润,并可压迫白髓。浸润肝脏时致肝脏中度肿大,镜下见母细胞主要浸润于汇管区及其周围肝窦内。ALL/LBL还可以浸润脑、脊髓、周围神经、心肌、肾脏、肾上腺、甲状腺、睾丸和皮肤等乃至全身各器官和组织。前T细胞性的LBL/ALL常有特征性的纵膈肿块。
免疫表型和细胞遗传学
免疫表型:约95%的ALL/LBL病例的母细胞均表达原始淋巴细胞的标记―末端脱氧核苷酸转移酶(terminal deoxynucleotidyl transferase, TdT),相当部分病例之瘤细胞表达CD10抗原,以及B和T淋巴细胞分化抗原。细胞遗传学检测示90%以上ALL的瘤细胞有染色体数目或结构的异常,但未发现特征性的细胞遗传学改变。
临床表现
前-B细胞性ALL/LBL患者主要是10岁以内儿童,有骨髓广泛受累,肝、脾和淋巴结肿大,以及周围血出现异常细胞等。前-T细胞性ALL患者多为青少年,常有纵隔肿块,甚至可出现上腔静脉压迫和呼吸道压迫症状。由于骨髓内肿瘤细胞的增生抑制了骨髓正常造血功能而致患者产生贫血、成熟粒细胞减少、血小板减少、出血和继发感染等。骨痛和关节痛可为显著表现。由于治疗方案的不同,ALL/LBL必须和急性髓性(粒细胞)白血病(AML)相区别。
| 亚型 | B细胞标记 | T细胞标记 | % | 正规化疗后预后 | ||||||
| B细胞性 | TdT | CD19 | CD10 | Cμ | SIg | CD7 | CD3 | CD2 | ||
| 极早期前B | + | + | - | - | - | - | - | - | 5-10 | 较差 |
| 早期前B | + | + | + | - | - | - | - | - | 50-60 | 最好 |
| 前B | + | + | + | + | - | - | - | - | 20 | 较好 |
| T细胞性 | + | - | - | - | - | + | + | + | 15 | 较差 |
(二)成熟(外周)B细胞肿瘤
成熟B细胞肿瘤是外周B细胞的肿瘤,在全球范围约占所有NHL的85%。成熟B细胞肿瘤的两种最多见的亚型,弥漫性大B细胞淋巴瘤和滤泡性淋巴瘤在西方国家的统计中超过NHL的50%,在我国也超过40%。
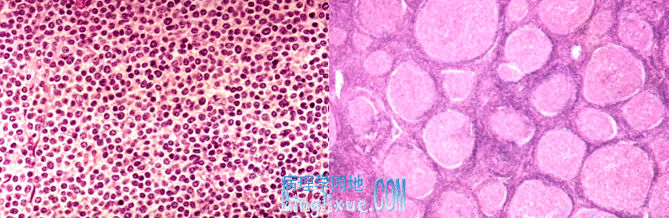
1.慢性淋巴细胞白血病/小淋巴细胞淋巴瘤(chronic lymphocytic leukemia / small lymphocytic lymphoma,CLL/SLL) CLL/SLL是由成熟的B细胞来源的惰性的肿瘤。随肿瘤发展时期的不同,在临床和病理上可表现为小淋巴细胞淋巴瘤、慢性淋巴细胞白血病或淋巴瘤和白血病共存的状态。CLL和SLL具有相同的组织学改变和免疫表型,唯一区别在于周围血和骨髓受累的程度。SLL的病人随着病情的发展,迟早会出现骨髓和周围血的累及。CLL/SLL常见于50岁以上老年人。男女性别之比为约为2:1。病情进展缓慢。一般无自觉症状,或可有乏力、体重下降、厌食等。约50%~60%的患者有不同程度的肝、脾和浅表淋巴结肿大。还可出现低丙种球蛋白血症和自身免疫异常等。CLL/SLL为惰性的肿瘤,患者的中位生存期为6年。
病理改变
CLL/SLL的病变特点是成熟的小淋巴细胞的浸润。所有的CLL和绝大多数的SLL病人均有骨髓受累,骨髓内可见小淋巴细胞弥漫性或灶性呈非骨小梁旁性浸润,正常造血组织减少;全身浅表淋巴结中度肿大,切面呈灰白色鱼肉状,镜下见淋巴结结构不同程度破坏,为成片浸润的成熟的小淋巴细胞所取代,其中可见由前淋巴细胞和免疫母细胞组成的模糊结节样结构,又称“假滤泡”(pseudofollicle);脾脏明显肿大,可达2500g,被膜增厚,切面呈暗红色,质地较硬,白髓不明显。镜下见肿瘤性淋巴细胞主要浸润白髓,同时也可侵犯红髓;肝脏中度肿大,表面光滑,镜下见瘤细胞主要浸润汇管区及其周围的肝窦。
周围血像 CLL病人的周围血白细胞显著增多,可达30~100×109/L,绝大多数为成熟的小淋巴细胞。SLL病人的周围血白细胞可能正常。
免疫学和细胞遗传学
CLL和SLL有独特的免疫表型,瘤细胞表达B细胞分化抗原CD19和CD20,同时还表达CD5这一T细胞标记。常见的染色体异常为12号染色体三体,13q缺失和11q缺失,分别占20%~30%。
 |
2.滤泡性淋巴瘤(follicular lymphoma) 滤泡性淋巴瘤是来源于淋巴滤泡生发中心细胞的惰性B细胞肿瘤。在欧美国家或地区约占NHL的25%~45%,在我国约占NHL的10%。常见于中年人,发病无性别差异。患者多为40岁以上,一般表现为多个淋巴结无痛性肿大,以腹股沟淋巴结受累为常见。脾脏肿大常见。滤泡性淋巴瘤是惰性的,五年存活率超过70%。
病理改变
滤泡性淋巴瘤的组织学特征是在低倍镜下肿瘤细胞形成明显的结节状生长方式。肿瘤性滤泡主要由中心细胞(centrocyte, CC)和中心母细胞(centroblast, CB)以不同比例混合组成。中心细胞的细胞核形态不规则、有裂沟,核仁不明显,胞浆稀少;中心母细胞较正常淋巴细胞大2~3倍或更大,核圆形或分叶状,染色质呈小斑块状靠近核膜分布,有一至三个靠近核膜的核仁。这些细胞更新快,代表肿瘤的增殖成分。在大多数滤泡淋巴瘤,绝大多数肿瘤细胞是中心细胞,随着病程的进展,中心母细胞数量逐渐增多。生长方式从滤泡性发展成弥漫性,提示肿瘤的恶性程度增高。
免疫表型和细胞遗传学
滤泡性淋巴瘤的肿瘤细胞具有正常生发中心细胞的免疫表型,肿瘤细胞表达CD19、CD20、CD10和单克隆性的表面免疫球蛋白。大多数病例的瘤细胞还表达bCL-2蛋白,这是由于肿瘤细胞有t(14;18)易位,使14号染色体上的IgH基因和18号染色体上的bCL-2基因的拼接,导致bCL-2基因高表达,因此,bCL-2蛋白也是区别反应性增生的滤泡和滤泡淋巴瘤的肿瘤性滤泡的有用标记。
3.弥漫性大B细胞淋巴瘤(diffuse large B-cell lymphoma,DLBL) DLBL是一类形态范围变化较大的、异质性的侵袭性NHL,包括了中心母细胞性、B免疫母细胞性、间变性大B细胞性淋巴瘤、富于T细胞/组织细胞的B细胞淋巴瘤和浆母细胞淋巴瘤等。患者以老年人为主,男性略多见。该肿瘤除原发于淋巴结外,还可原发于纵隔、咽环、胃肠道、皮肤、骨和脑等处。
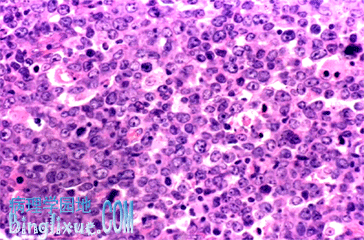 |
病理改变
组织学表现为相对单一形态的大细胞的弥漫性浸润。瘤细胞的直径为小淋巴细胞的4~5倍,细胞形态多样,可以类似中心母细胞,免疫母细胞,或者伴有浆细胞分化。细胞浆中等量,常嗜碱性,细胞核圆形或卵圆形,染色质边集,有单个或多个核仁。也可有间变性的多核瘤巨细胞出现,类似霍奇金病的R-S细胞。
免疫表型和细胞遗传学
瘤细胞表达B细胞分化抗原CD19和CD20,由滤泡性淋巴瘤转化来的病例还表达bCL-2蛋白,并可检测到t(14;18)。少部分病例有3号染色体上bCL-6基因易位。
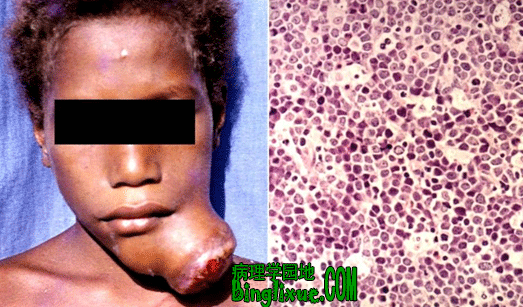
4.Burkitt淋巴瘤 Burkitt淋巴瘤是一种可能来源于滤泡生发中心细胞的高度侵袭性的B细胞肿瘤。临床上有非洲地区性、散发性和HIV相关性三种形式。EB病毒潜伏感染和非洲地区性的Burkitt淋巴瘤的发病有密切关系。多见于儿童和青年人,肿瘤常发生于颌骨、颅骨、面骨、腹腔器官和中枢神经系统,形成巨大的包块。
病理改变
Burkitt淋巴瘤的组织学特点是中等大小的、相对单一形态的淋巴样细胞弥漫性浸润,瘤细胞间有散在的巨噬细胞吞噬核碎片,形成所谓满天星(starry sky) 图像,分裂像多见。原淋巴结结构被破坏。
 |
免疫表型和细胞遗传学
Burkitt淋巴瘤的瘤细胞为相对成熟的B细胞,表达单克隆性细胞膜表面免疫球蛋白sIg、CD19、CD20和CD10等抗原。所有的Burkitt淋巴瘤都发生与第8号染色体上c-myc基因有关的易位,最常见的是t(8;14),还可发生t(2;8)或t(8;22)。
(三)外周T和NK细胞肿瘤
1.周围T细胞淋巴瘤,非特指(peripheral T-cell lymphoma,unspecific) 为一组的形态学和免疫表型上均是异质性的T细胞肿瘤,WHO分类将其分为一类主要是根据其临床行为。包括了以往分类的T免疫母细胞性淋巴瘤、多形性周围T细胞淋巴瘤等亚型。病人常为成年人,有全身淋巴结肿大,有时还有嗜酸性粒细胞增多、皮疹、发热和体重下降。临床上进展快,是高度侵袭性的。
虽然形态学改变多样,以下特点是周围T细胞淋巴瘤共有的:淋巴结结构破坏,肿瘤主要侵犯副皮质区,常有血管增生,瘤细胞由大小不等的多形性细胞组成,常伴有众多的非肿瘤性反应性细胞,如嗜酸性粒细胞、浆细胞、组织细胞等。
瘤细胞表达CD2、CD3、CD5等成熟T细胞标记。T细胞受体的基因重排分析显示有单克隆性重排。
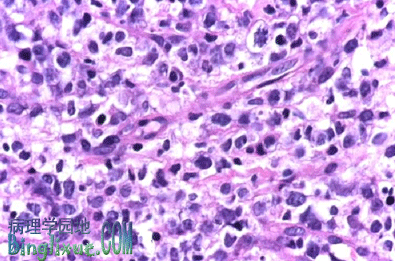
2.结外NK/T细胞淋巴瘤(extranodal natural killer/T-cell lymphoma) 结外NK/T细胞淋巴瘤为细胞毒性细胞(细胞毒性T细胞或者NK细胞)来源的侵袭性肿瘤,绝大多数发生在结外,因鼻腔是该类肿瘤的好发部位,故称之为鼻NK/T细胞淋巴瘤。我国相当常见,属EB病毒相关淋巴瘤。鼻NK/T细胞淋巴瘤发病的高峰年龄在40岁前后,男、女性别之比约为4:1。主要病变部位是鼻腔,其次是鄂部和口咽部,常累及鼻咽部和鼻副窦。
鼻NK/T细胞淋巴瘤的组织学表现多样,其基本病理改变是在凝固性坏死和多种炎细胞混合浸润的背景上,肿瘤性淋巴样细胞散布或呈弥漫性分布。瘤细胞大小不等、形态多样,细胞核形态不规则而深染不见核仁或呈圆形、卵圆形,染色质边集,有一至两个小核仁。瘤细胞可浸润到血管壁内而致管腔狭窄、闭锁和弹力膜的破裂,呈所谓血管中心性浸润。
 |
肿瘤细胞常表达T细胞抗原CD2、胞浆型CD3,以及NK细胞标记CD56。大多数病例可检出EB病毒DNA的克隆性整合和EB病毒编码的小分子量RNA(EBER)。