
高渗性脱水( hypertonic dehydration )的特征是失水多于失钠,血清钠浓度>145mmol/L(或 mEq/L),血浆渗透压>310mmol/L。
1.病因和发生机制
机体失水或丢失低渗体液是引起高渗性脱水的主要原因。通常情况下,细胞外液渗透压升高及容量减少可刺激渴感,机体饮水后可使渗透压和容量恢复正常,因此仅仅因水或低渗液的丢失不易引起高渗性脱水发生。然而在一些特定条件下,如水源断绝、患者不能或不会饮水或患者的渴感丧失,由于机体不能及时补充丢失的水,才会形成失水多于失钠的状况,导致血浆渗透压升高。
高渗性脱水的病因有:
(1) 单纯失水: ① 经肺失水,见于各种原因引起的过度通气; ② 经皮肤失水,见于发热或甲状腺功能亢进时,皮肤不感蒸发水分增多; ③ 经肾失水,见于中枢性尿崩症( ADH 产生和释放不足)及肾性尿崩症(肾远曲小管和集合管对 ADH 缺乏反应)。
(2) 丧失低渗体液: ① 经胃肠道丧失低渗液,见于呕吐大量丢失胃液或婴幼儿慢性腹泻排出大量钠浓度低的水样便; ② 大量出汗; ③ 反复使用甘露醇或高渗葡萄糖引起渗透性利尿,使水丢失过多。
2.高渗性脱水对机体的影响
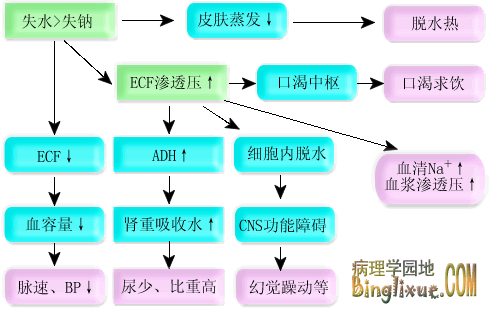
(1) 机体的代偿性反应:
① 口渴求饮(渴感障碍者除外),渴感发生是由于血浆渗透压增高;血容量减少使 RAAS 系统激活, AGT II 刺激口渴中枢;脱水使唾液分泌减少,口腔咽喉部干燥使产生口渴。 ② 尿少而比重高(尿崩症病人除外),系细胞外液渗透压增高使 ADH 分泌增多所致。 ③ 高渗性脱水时细胞内液渗透压相对较细胞外液低,细胞内水分向细胞外转移,使体液丢失以细胞内液更明显。这三方面反应使细胞外液渗透压有所回降,也使脱水早期血容量不容易降低到发生休克的程度。另外,慢性高渗性脱水时,机体可能发生代偿适应反应,脑细胞内大分子物质分解,与之结合的钾、镁离子解离,使细胞内渗透压高于正常。对这一点,治疗时应注意不能大量、快速输入等渗葡萄糖液,避免引起脑水肿。
(2) 临床表现及其机制:
高渗性脱水严重程度不同,其临床表现也有所不同。
轻度高渗性脱水(早期),细胞外液渗透压增高而血容量减少不明显,故醛固酮分泌无明显增加, ADH 则增多。结果肾小管重吸收水大于钠,尿钠浓度偏高。中、重度脱水,血容量和肾血流量明显降低时,醛固酮分泌增加则尿钠浓度减低。
当严重高渗性脱水使细胞内液明显减少时,因脑细胞脱水和脑压降低,可出现严重程度不同的中枢神经系统症状;严重的脑组织细胞脱水因牵拉作用,可引起脑静脉破裂出血及蛛网膜下腔出血,检查可有血性脑脊液。血容量降低使皮肤血管收缩,细胞内液减少也使汗腺分泌减少,机体散热功能降低。在小儿易引起体温调节中枢功能减弱,体温升高,导致“脱水热”。严重高渗性脱水使血容量明显降低则可引起循环功能障碍,血压降低,发生休克症状。晚期发生肾功能严重障碍,血中非蛋白氮( NPN )升高。